Foi há mais ou menos cinco anos e meio que a bracarense Marisa Rodrigues, hoje com 42, se deu conta de que algo não batia certo. “Não estava bem, andava sempre muito desorientada, fiquei com dupla visão, não me lembrava das coisas, sentia-me sempre muito cansada. Acordava e parecia que já me tinha passado um camião por cima.” A angústia levou-a primeiro ao médico de família, depois às urgências do Hospital de Braga, onde foi vista por um neurologista. Fez análises, uma ressonância, um leque de exames sem-fim. Saiu com diagnóstico de miastenia (doença autoimune em que a comunicação entre os nervos e os músculos é afetada). “Comecei a fazer medicação e melhorei um pouco em relação à desorientação. Mas algo continuava a não bater certo.” Foi então reencaminhada para Medicina Interna. E, desta vez, acertaram em cheio. Marisa não tinha miastenia, mas sim lúpus. Em rigor, lúpus eritematoso sistémico, doença que, de acordo com o EpiReumaPt, um estudo epidemiológico que visou as doenças reumáticas, afeta 0,1% da população portuguesa. Cerca de dez mil pessoas cujo corpo vive numa permanente luta interior.
Helena Canhão, presidente da Sociedade Portuguesa de Reumatologia, explica o problema assim: “É uma doença autoimune, o que significa que a pessoa produz anticorpos contra si própria e contra alguns órgãos. O sistema imunitário é reativo em demasia e entende como estranhas partes do organismo que não o são”. Miguel Bernardes, reumatologista do Hospital de São João, no Porto, detalha. “Resulta fundamentalmente de uma incapacidade de o organismo remover os detritos da morte celular. Estes resíduos acabam por se depositar em vários tecidos – a pele, os rins, os pulmões, eventualmente o cérebro – , gerando uma hiperestimulação do sistema imunitário contra as moléculas do próprio corpo.”
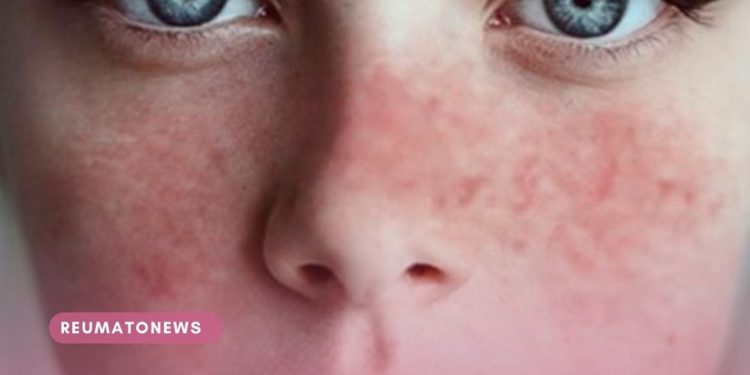
Estamos, portanto, perante uma patologia “multissistémica, muito heterogénea”, que se pode traduzir numa variedade de sintomas. Os mais comuns são as lesões cutâneas (ora pequenas manchas vermelhas, ora uma erupção no rosto que dá a sensação de existir uma máscara debaixo dos olhos e que dá pelo nome de “rash malar”), as aftas, as dores articulares, o cansaço, a sensação febril. Mas há outras possibilidades, menos frequentes, quase sempre mais preocupantes. “A lesão renal, o derrame pericárdico (à volta do coração), a epilepsia”, enumera Helena Canhão, também coordenadora da Reumatologia no Hospital CUF Tejo, em Lisboa. Ou a pneumonia. Ou mesmo outras manifestações neuropsiquiátricas.
Quanto ao tratamento, dependerá sempre da forma da doença. “É um tratamento muito individualizado, até porque varia em função do grau de atingimento do órgão”, salienta Miguel Bernardes. A famosa hidroxicloroquina (que, de forma enganosa, chegou a ser anunciada como forma de combater a covid-19), os corticoides em baixa dose e os imunossupressores estão entre as armas terapêuticas mais comuns.
E o prognóstico é, regra geral, positivo. “Os doentes já conseguem hoje ter uma esperança média de vida muito próxima do que seria expectável [se não tivessem a doença], desde que tenham um seguimento e um tratamento adequado pela especialidade.” O que é bem distinto de viverem como se nada fosse. “É uma doença que impacta muito na qualidade de vida, porque o cansaço é frequente e as terapêuticas muitas vezes não resolvem. Em certos casos, as pessoas aguentam muito mal a jornada contínua de trabalho, porque têm alterações neurocognitivas que afetam a atenção, a capacidade de concentração e a memória”, relata o clínico.
Uma questão de hormonas
Marisa percebe-o bem. Desde que lhe foi diagnosticado lúpus, já foi submetida a duas cirurgias oculares. “Porque a doença destruiu-me a parte muscular, daí a minha dupla visão.” E de seis em seis meses tem consultas, em várias especialidades. Neurologia, Oftalmologia, Medicina Interna. Além da hidroxicloroquina, que já sabe que vai ter de tomar para o resto da vida. “Essa obrigação até foi o que mais me transtornou.” Hoje, já se habituou. Ao “cansaço extremo” é que não. Nem às dores, que quando são muito fortes a arrancam da cama a meio da noite. “Às vezes, tenho de me ir enfiar na banheira, com água fria, em plena madrugada, porque a sensação que tenho é que me estão a arrancar os músculos.”
A vida segue, ainda assim. No outro dia, lá está, de pedra e cal, no salão de cabeleireiro, “com algum sofrimento à mistura”. E mesmo que reconheça que nunca mais foi a mesma pessoa (“sempre gostei muito de me divertir, de dançar com as miúdas, e agora tenho mais dificuldade”), não se resigna. “Sei que neste momento está controlado, mas que a qualquer momento me pode dar uma crise. Procuro viver um dia de cada vez.”
E afinal, não se conhecendo uma causa cabal para a doença, quais são os fatores que desencadeiam o surgimento dos sintomas? Desde logo, a questão hormonal. “Sabemos que esta doença é mais prevalente na mulher em idade fértil, porque o excesso de estrogénio agrava a doença. Daí que o aparecimento da mesma seja comum durante ou após uma gravidez, por exemplo.” Mas há outros fatores. “Uma exposição solar não protegida”, por exemplo, avisa Miguel Bernardes. A privação do sol e a proteção solar são, por isso, trunfos fundamentais. Já agora, os alimentos ricos em vitamina D, como os peixes gordos, também.
Helena Canhão, professora na Nova Medical School, da Universidade Nova de Lisboa, acrescenta uma outra nuance. “O surgimento do lúpus também está relacionado com o estresse e os eventos de vida. É comum manifestar-se após a morte de alguém próximo, por exemplo, quando há uma certa descarga emocional.” E predisposição genética? “O que sabemos é que há famílias que têm tendência para ter doenças autoimunes. Em alguns casos, vai manifestar-se sob a forma de artrite reumatoide, noutros sob a forma de tiroidite, noutros sob a forma de lúpus.”
Fonte: Noticias Magazine
Descubra mais sobre Artrite Reumatóide
Assine para receber nossas notícias mais recentes por e-mail.