Do que é feita a coluna?
A coluna vertebral é formada por ossos chamados de vértebras, que estão alinhadas e funcionam em conjunto como uma haste firme e flexível, que se movimenta pelos seus encaixes (as articulações) e que é estabilizada por vários ligamentos e músculos ligados a essas vértebras. A sua estrutura é bastante complexa para permitir a sustentação e a movimentação do corpo sem comprometer a função de proteção da medula espinhal. Assim é comum nos referirmos à coluna ou a problemas que a acometem pensando nesse conjunto de estruturas além da parte óssea. A coluna divide-se em quatro segmentos com 7 vértebras na região cervical, 12 na torácica, 5 na lombar e 5 vértebras que são fundidas formando o osso sacro, que se apoia sobre os dois ossos ilíacos que formam a bacia. Cada vértebra então tem um nome formado pela letra do segmento a que pertence seguida de um número que indica sua posição de cima para baixo.

Onde dói quando há problema na coluna?
Existem várias estruturas que podem causar dor (ossos, articulações, ligamentos, músculos, medula espinhal, nervos) (Ilustração 2) e mais de 70 doenças que podem se manifestar com dor na coluna, como infecções, tumores, traumas súbitos ou de repetição, contusões, luxações e fraturas, erros posturais e sobrecargas, inflamações no local ou sistêmicas.
Para facilitar o diagnóstico, costuma-se caracterizar o segmento que é afetado. Assim, cervicalgia e lombalgia são dores que envolvem, respectivamente, a parte de trás do pescoço e da região lombar e podem irradiar para o membro superior ou para o membro inferior, resultando na cervicobraquialgia ou na lombociatalgia. As regiões cervical e lombar são os segmentos mais móveis e justamente onde as dores se manifestam com maior frequência, mas também existe a dorsalgia, que é a dor na parte de trás do tórax e a dor na parte mais baixa da coluna, nas nádegas, que pode decorrer de problema nas articulações sacroilíacas. Veja que as dores que são difusas pelo corpo via de regra não podem ser explicadas apenas por um problema na coluna.
 Então dor no pescoço é problema na coluna?
Então dor no pescoço é problema na coluna?
Os problemas da coluna costumam dar sintomas na parte de trás do pescoço, a chamada cervicalgia. Esse termo costuma ser usado para designar a dor que acomete a área acima dos ombros e abaixo da cabeça, embora seja comum que haja irradiação da dor cervical para essas regiões. Pelas informações de história e exame físico, habitualmente é possível descobrir se a dor deve-se a um problema nas estruturas da coluna ou se há necessidade de investigar outras doenças.
 A dor na coluna é um problema grave?
A dor na coluna é um problema grave?
A gravidade da dor na coluna depende da sua causa. A sua ocorrência é muito frequente; mais de 60% das pessoas sentirão dor na região cervical e mais de 80% sentirão dor na região lombar em algum momento da vida, mas a maior parte é benigna, de resolução em poucos dias, mesmo de forma espontânea (sem tratamento). Grande parte está associada a posturas inadequadas por tempo prolongado, falta de condicionamento físico, problemas psicoafetivos que levam a contraturas musculares dolorosas.
No entanto, há casos em que uma doença de maior impacto ou gravidade, de causa específica, está presente e deve ser diagnosticada sem atrasos, possibilitando tratamento próprio em tempo hábil, com o devido acompanhamento. Alertam para essas possibilidades os achados de febre, dor óssea localizada, perda de peso, deficiência neurológica progressiva ou alterações no controle de urina e fezes, e a presença de certas doenças prévias como tumores e infecções.
Que doenças da coluna são mais graves?
Doenças inflamatórias da coluna (espondiloartrites) frequentemente são crônicas ou recidivantes e oferecem maior risco de degeneração óssea, deformidades progressivas e perda de movimentos, mas há várias opções terapêuticas com boas respostas, sendo importante a detecção precoce. Doenças infecciosas sistêmicas podem variar de uma infecção viral leve como um quadro gripal, ou outras de maior risco como no caso de dengue, mas habitualmente se apresentam com outros sintomas e as maiores preocupações não são relacionadas à região cervical em si.

Doenças infecciosas localizadas (espondilodiscites) também têm várias causas, seja por bactérias como o estafilococo ou micobactérias como da tuberculose, necessitam de diagnóstico sem demora e tratamento prolongado para evitar sequelas (alterações irreversíveis).
Os tumores não são causas comuns de dor na coluna, mas dependendo do histórico da pessoa pode ser muito importante investigá-los. Eles podem desenvolver-se a partir de estruturas da coluna, de tecidos próximos ou mais frequentemente de metástases (partes de um tumor de outra região) e exigem rápido diagnóstico, aumentando chances de tratamento curativo em alguns casos e redução de danos em outros. Traumas agudos podem gerar herniação de discos, fraturas e luxações de vértebras, cuja maior preocupação deve-se principalmente à possibilidade de compressão de estruturas nervosas.
O que é a hérnia de disco?
 Entre duas vértebras vizinhas na coluna existe uma estrutura chamada disco intervertebral que funciona como um amortecedor, como forma de diminuir o impacto e a sobrecarga de uma vértebra sobre a outra. Na porção central do disco há um material mole chamado de núcleo pulposo e que é circundado por um tecido mais resistente, que é o anel fibroso. Em algumas situações em que o disco torna-se enfraquecido ou quando ocorre uma sobrecarga da coluna (exemplo: carregar peso) há uma ruptura do anel fibroso e o núcleo pulposo ultrapassa os seus limites, sofrendo uma herniação.
Entre duas vértebras vizinhas na coluna existe uma estrutura chamada disco intervertebral que funciona como um amortecedor, como forma de diminuir o impacto e a sobrecarga de uma vértebra sobre a outra. Na porção central do disco há um material mole chamado de núcleo pulposo e que é circundado por um tecido mais resistente, que é o anel fibroso. Em algumas situações em que o disco torna-se enfraquecido ou quando ocorre uma sobrecarga da coluna (exemplo: carregar peso) há uma ruptura do anel fibroso e o núcleo pulposo ultrapassa os seus limites, sofrendo uma herniação.
Surge aí uma hérnia de disco. Os locais mais frequentes são a região lombar e a cervical, principalmente nas suas partes mais baixas. A hérnia de disco é muito frequente, principalmente na população adulta e idosa, embora na maior parte das vezes não cause dor ou outra queixa. Isso ocorre porque a maioria das hérnias não causa compressão das raízes nervosas. Portanto, a história e o exame físico bem feitos são fundamentais para interpretar eventuais resultados de tomografia e ressonância.
Na pesquisa do diagnóstico, é preciso buscar a relação entre a clínica e o exame de imagem para estabelecer se o achado do exame corresponde à queixa do paciente e justifica seu quadro. Não é incomum o indivíduo apresentar uma hérnia no exame de imagem com um quadro de dor que não é causado por ela ou até mesmo sem ter sintomas.
Porque a hérnia causa dor no ciático?
A maior parte das hérnias manifesta-se por dor local e sensação de travamento, pois não causam compressão das raízes nervosas. No entanto, o disco herniado e a inflamação que ocorre quando ele é machucado podem comprimir algumas fibras nervosas que saem da medula espinhal, causando dor no território para onde vão essas estruturas. As raízes da região cervical vão para os braços e as da região lombar vão para as pernas. O ciático é o principal nervo do membro inferior que é formado por várias raízes nervosas e distribui-se pela parte do lado e da trás da coxa e também perna e pé. Quando alguma raiz nervosa que forma o nervo ciático fica apertada e inflamada, a dor decorrente dessa compressão segue o trajeto desse nervo no membro, o que é chamado de ciatalgia ou ciática.

Hérnia de disco cervical e lombar são a mesma coisa?
As hérnias da região cervical e da região lombar têm vários pontos em comum, mas também têm diferenças com relação a fatores desencadeantes e principalmente, manifestações. A hérnia cervical tem maior relação com posturas inadequadas da cabeça e dos ombros, com esforços e movimentos impróprios em membros superiores, enquanto a hérnia lombar tem grande relação com os esforços de carregar pesos, na posição de inclinação do tronco para a frente, com rotação da coluna e sem o devido suporte.
Ambas as situações podem apresentar-se por dor localizada, cervical ou lombar, com sensação de travamento isoladamente, ou com dor irradiada para o membro (superior ou inferior), devido à compressão de raízes nervosas. Quando a hérnia comprime a raiz do nervo o quadro é mais característico e mais fácil de diagnosticar, mas também há outras doenças que podem causar dor irradiada para o membro.
A maior parte das hérnias lombares ocorre na região mais inferior, entre L4-L5 ou L5-S1, níveis onde não se encontra mais medula espinhal dentro do canal vertebral. As hérnias cervicais predominam entre C5-C6 e C6-C7, onde podem causar compressão da medula espinhal resultando em fraqueza também dos membros inferiores e alterações para o controle de eliminação da urina e das fezes. Nesta última situação, felizmente menos comum, há necessidade de intervenção cirúrgica precoce.

Que exames são necessários para diagnóstico da hérnia de disco?
O diagnóstico da dor decorrente das hérnias de disco na maioria das vezes se faz através da história da dor e do exame físico do paciente, não sendo necessário qualquer exame complementar. Esses são necessários quando há dúvida do diagnóstico, quando não há melhora com o tratamento ou em algumas situações que indicam maior gravidade da doença. É comum encontrarmos em exames sofisticados como a tomografia e a ressonância magnética hérnias de disco que não provocam compressão da raiz do nervo e que não justificam a dor do paciente. Desse modo, elas estão apenas no exame e não são a causa da dor naquele paciente. Por esse motivo esses exames podem confundir o diagnóstico correto, quando não são solicitados criteriosamente.
É necessário fazer cirurgia para tratar a hérnia de disco?
O tratamento na grande maioria das vezes se faz com uso de medicamentos analgésicos, anti-inflamatórios comuns, relaxantes musculares e corticoides. Em alguns serviços médicos são realizadas infiltrações na coluna. Como o processo normalmente se resolve sozinho, um dos grandes objetivos do tratamento é aliviar a dor e as limitações. Quando não se obtêm melhora da dor após dois a três meses com uso de medicações adequadas a cirurgia está indicada. Para aqueles com problemas de amplificações dolorosas e de dores miofaciais, que decorrem de contraturas localizadas nos músculos, pode ser importante evitar a cirurgia, pois ela pode ser um fator agravante de sintomas. Algumas situações especiais, dependendo da causa e gravidade do problema, podem necessitar de uma abordagem cirúrgica imediata, o que deve ser avaliado cuidadosamente pelo médico. A súbita compressão da medula espinhal, por exemplo, pode ser indicativa de uma cirurgia de urgência.
Com tantas doenças que atacam a coluna como fazer para descobrir qual é o problema?
Além das características da pessoa – idade, sexo, hábitos, atividade de trabalho, doenças prévias – procura-se identificar o padrão da dor e a eventual presença de outros sintomas associados. A maior parte das dores é chamada de tipo mecânico-postural, pois se agravam com movimentos, exercícios físicos ou determinadas posições. Existe a dor inflamatória que é pior ao repouso, acorda o indivíduo no meio da noite, e tem algum alívio com os movimentos. Existem também as dores tipo radicular que irradiam por todo um membro (braço ou perna) e tipo visceral que se devem a problemas em órgãos internos e que muitas vezes se manifestam como uma cólica que se irradia para o abdômen. Ou seja, a melhor maneira de descobrir a causa é através de uma consulta médica atenta que se inicia por ouvir o paciente, levantando suas informações, e se continua por um bom exame físico que em grande parte orientará o diagnóstico e determinará se existe necessidade de pedir exames complementares para confirmar a doença ou descartar a suspeita, para determinar a gravidade ou detectar problemas e enfermidades concomitantes.
O travesseiro e o colchão influenciam nos problemas de coluna?
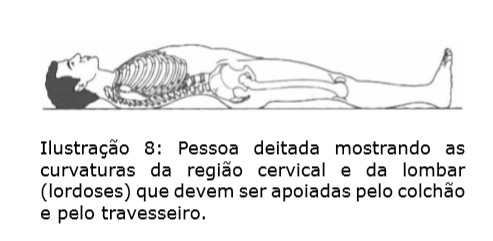
A maneira como o indivíduo dorme pode ser importante no desencadeamento ou agravamento de dores na coluna, pois em média o sono ocupa um terço de toda a vida. Devemos saber que a coluna vertebral vista de frente ou de trás é reta ou pode mostrar suaves curvaturas, mas vista de lado exibe curvaturas normais mais acentuadas que se desenvolvem ao longo da vida. Quando se está dentro do útero a coluna fica toda curvada para frente, como a letra C, mas logo na infância, dois segmentos ganham uma curvatura com concavidade para trás – a lordose. A região cervical quando se adquire a sustentação da cabeça e a região lombar ao se conseguir a postura em pé.
Assim, o travesseiro deve acomodar a lordose cervical quando a pessoa se deita de costas, mas deve manter o alinhamento quando a pessoa se deita de lado. Em decúbito lateral (deitada de lado), a pessoa ainda pode colocar outro travesseiro entre as pernas para que a coluna não fique rodada com o peso da perna de cima. Não se recomenda dormir na posição de barriga para baixo. O colchão também deve acomodar as curvaturas da coluna ou as saliências do corpo, de modo que não esforce a coluna em curvaturas excessivas ou desvios do seu alinhamento, nem determine pressão demais em algumas áreas. Para os colchões de espuma há tabelas de densidade em função de peso e altura que auxiliam muito; para os colchões de mola as especificações não são tão claras e o ideal é que se possa experimentá-lo.
O conforto logicamente deve ser buscado, mas mantendo-se a percepção de firmeza, pois os colchões que se sentem muito macios no momento da compra comumente não oferecem o apoio adequado, o que aliás é a principal causa de troca do produto.
As doenças na coluna podem ser tratadas sem remédios?
Isso depende diretamente do tipo de problema. Conforme a causa, os remédios podem ser fundamentais para tratar a doença subjacente ou podem colaborar muito para o alívio da dor. Em alguns casos em que não há uma doença específica causando a dor, é possível que o paciente use o medicamento conforme sua necessidade ou intensidade de dor. Nessas situações proteger a coluna de posturas e movimentos inadequados é um recurso de tratamento muito importante que diminui tempo e intensidade de sintomas, além de prevenir novos episódios. Muitos outros recursos não-farmacológicos têm sido disponibilizados – como dispositivos para dar suporte para coluna ou restringir temporariamente seus movimentos, várias técnicas de exercícios, aparelhos que utilizam meios físicos (calor, correntes elétricas), tração, massagem, manipulação vertebral – embora nem todos tenham sido devidamente estudados para se saber quanto funcionam e serem indicados com segurança.
O repouso pode aliviar sintomas, mas deve ser de curto prazo, pois quando se prolonga predispõe a fraqueza (atrofia) da musculatura ao redor da coluna o que favorece o surgimento de novas lesões e dores. Os colares cervicais e coletes são chamados de órteses, que são dispositivos habitualmente indicados para alívio da dor por restrição da amplitude de movimentos, portanto não devem ser utilizados sem critérios, pois podem facilitar o enfraquecimento dos músculos estabilizadores da coluna e agravar o problema. Nos casos de fratura podem ser prescritos por maior tempo para auxiliar a consolidação do osso vertebral. Massagem pode oferecer alívio da dor, mas o resultado varia consideravelmente de paciente para paciente e depende da técnica e do terapeuta.
Cuidado especial deve-se ter com relação à manipulação vertebral; ela pode funcionar bem em curto prazo, mas requer identificação do diagnóstico, exclusão de contraindicações e consideração dos riscos, além de ser realizada por profissional com devida formação, o que é bastante variável em nosso meio. É um mito dizer que “a coluna precisa ser colocada no lugar”; o procedimento de “estalar a coluna” em contexto errado, especialmente por indivíduo sem capacitação pode resultar em fraturas ou acidentes vasculares graves. Meios físicos como ultrassom, estímulo elétrico, aparelhos que aquecem a região, embora sejam frequentemente utilizados, não têm suporte em estudos científicos, podem consumir tempo, dinheiro e desviar o paciente do tratamento mais efetivo.
A tração tem sido apreciada por muitos profissionais, mas também não tem comprovação científica de que funcione. Como a maior parte dos que sofrem de cervicalgia e lombalgia apresenta causa inespecífica, as orientações de proteção articular (ajuste de posturas e movimentos), adaptações, exercício físico localizado para ganho de amplitude de movimentos e fortalecimento muscular costumam ser os recursos mais importantes do tratamento. Inclusive a prática de exercícios aeróbios, como a caminhada, deve oferecer bons resultados na redução das dores. Na fase aguda de uma hérnia discal, por exemplo, evitam-se exercícios de modo geral, mantendo-se o ritmo de vida dentro dos limites toleráveis, mas após o alívio desta fase a prática regular e contínua de exercícios evita repetição das crises e novos problemas.
Com relação ao trabalho, é recomendável para aqueles que permanecem tempo prolongado em uma mesma posição a realização de pausas em que o indivíduo pode fazer movimentos de alongamento e relaxamento. Ajustes do espaço, equipamento, mobiliário e posição do trabalhador são importantes para garantir boa ergonomia (trabalho com bom desempenho e em condições saudáveis). Com essa abordagem, pode-se evitar a cronificação da dor, a progressão de lesões e a incapacidade.
Toda pessoa que envelhece terá problema na coluna?
O envelhecimento implica alterações em várias estruturas do corpo, incluindo a coluna vertebral. Potencialmente todo indivíduo deverá apresentar osteoartrite (artrose) na coluna, vista por algum exame de imagem, quando se torna mais velho, embora nem sempre isso cause sintomas. Os discos intervertebrais vão perdendo suas propriedades viscoelásticas que permitem absorver as cargas e os impactos, as vértebras ficam sujeitas a maior pressão e “enrijecem” suas bordas, desenvolvendo espículas de osso conhecidas como “bicos de papagaio” que, dependendo da localização, podem gerar compressões.
O processo degenerativo também acomete as juntas posteriores da coluna (articulações facetárias) e são muito comuns em pessoas acima de 60 anos, podendo levar à estenose do canal vertebral. Esse estreitamento de locais onde passam a medula espinhal e suas raízes pode causar dor que comumente vai aumentando à medida que o sujeito anda, tende a restringir movimentos e pode levar até a alterações do controle de urina e fezes. A osteoporose também tem risco aumentado com o passar dos anos e acaba por levar a fraturas vertebrais que causam achatamento da coluna e seu encurvamento para a frente. Essas fraturas que achatam a vértebra podem causar bastante dor, mas cerca de metade delas não causa sintomas. Como a expectativa de vida das pessoas tem aumentado, naturalmente se tem visto mais casos de dores e deformidades, mas é bom lembrar que muitos idosos terão alteração em exames sem jamais se queixarem de problemas nas costas.
Por que tantos trabalhadores se queixam de dores nas costas?
As dores nas costas estão entre os principais motivos de consultas ao médico e também entre as principais causas de afastamento do trabalho. Embora possam estar relacionadas a diversas enfermidades as dores lombares surgem, principalmente, em indivíduos sem qualquer outra doença e, muitas vezes, são associadas ao estilo de vida de cada um, incluindo as atividades no trabalho. Quando estão associadas às atividades profissionais e pode-se estabelecer uma relação de causa e efeito entre o trabalho e a dor são chamadas de lombalgias ocupacionais.
Qual a relação entre o trabalho e o aparecimento das lombalgias?
A atividade profissional pode, muitas vezes, exigir longas horas seguidas em uma mesma posição, quase sempre inadequada para a saúde da coluna. Essas posições podem levar à sobrecarga dos discos intervertebrais (discos da coluna) e de outras articulações da coluna, causando ou acelerando seu desgaste (conhecido como artrose da coluna ou espondiloartrose). Tal sobrecarga pode ser tolerada por longos anos, pela ação de mecanismos de adaptação da coluna e da musculatura que a envolve, mas chega o momento em que esses mecanismos cedem e as dores nas costas surgem. Vícios de postura e posturas mantidas por longo tempo são muito comuns em profissões que exigem a posição sentada (secretárias, digitadores, programadores, professores, etc.) ou até mesmo de pé (montadores, catadores, pintores, etc).
Os vícios de postura explicam todos os casos de dores nas costas?
A posição em que as atividades são realizadas é de grande importância para poupar a coluna de esforços excessivos. Algumas atividades ocorrem em posicionamentos difíceis ou por tempo muito prolongado; muitas vezes a carga deve ser apanhada no chão e o trabalhador tem que se rodar para colocá-la em outro local, porém não recebe qualquer orientação ergonômica, nem dispõe de intervalos de descanso. É comum vermos essas pessoas trabalhando com os joelhos esticados, fazendo todo o movimento à custa da região lombar que sofre com esse esforço.
Movimentos mal orientados infelizmente são comuns, assim como as subsequentes dores lombares que podem ser resultado de estiramento dos músculos ou de sua contratura que ocorre como um mecanismo de defesa contra o mau uso dessa região. Há profissões que exigem o levantamento de objetos muito pesados ou a sua sustentação, o que pode ser um grande desafio. Em certas situações há necessidade de equipamentos de auxílio e proteção ou de fortalecimento da musculatura daquele indivíduo para que se torne preparado para aquela tarefa. Mas nem tudo é vício de postura; além disso as condições prévias de saúde física e mental do trabalhador e seu estado emocional fazem muita diferença, talvez especialmente sua relação de satisfação com as tarefas que exerce e com o ambiente de trabalho, o que muitas vezes não é considerado.
As hérnias de disco causam mais dor nos trabalhadores?
As hérnias discais são hiper estimadas como causa de dor nas costas, mas merecem maior destaque no caso das lombalgias ocupacionais. Os trabalhos braçais frequentemente implicam maior estresse sobre a coluna, não apenas sobre músculos e ligamentos, como também sobre os discos intervertebrais que ficam sujeitos a variações de pressão que são importantes para o surgimento das hérnias.
Logicamente, busca-se evitar fatores desencadeantes do problema, mas não se deve perder a noção sobre a importância do trabalho na vida das pessoas, como fonte de satisfação, de realização pessoal, de recursos financeiros, como contribuinte de autoestima, como aspecto social, que são elementos determinantes da saúde como um todo. Além dos aspectos pessoais o atendimento do indivíduo deve abranger as questões específicas do seu trabalho, o que pode exigir o envolvimento de profissional especializado para examinar as tarefas e o próprio ambiente de trabalho.
O reconhecimento do sofrimento e das limitações do trabalhador é muito importante, mas sempre visando sua funcionalidade, sua reabilitação e reinserção laboral. As questões litigiosas podem ser importantes em determinados casos, mas deve-se evitar que assumam importância maior que o próprio bem-estar e a saúde da pessoa.
O que se deve fazer para não ter lombalgia ocupacional?
Prevenção é a melhor estratégia quando o assunto é lombalgia, particularmente as que se associam ao trabalho (tipo ocupacional). A adesão às práticas da boa ergonomia no trabalho é fundamental para evitar o aparecimento ou a cronificação da lombalgia ocupacionais, mas vale a pena ressaltar que problemas próprios do indivíduo, como obesidade, sedentarismo, fatores psicoafetivos têm grande interferência e devem ser combatidos com a adoção de hábitos saudáveis dentro e fora do trabalho. Cada profissional deve desempenhar atividades ajustadas para seu biotipo.
É comum vermos indivíduos dos mais variados pesos e estaturas realizando a mesma tarefa, com a mesma carga e pelo mesmo tempo. O uso de equipamentos adequados, períodos de repouso intercalados com os de atividade, e mudança de funções durante o turno também contribuem para que se evitem as posturas mantidas e as sobrecargas. Atividades educativas e recreacionais no ambiente de trabalho têm efeito em reduzir o estresse físico e emocional, em promover estilo de vida mais saudável, além de aumentar a satisfação dos trabalhadores.
Já tenho lombalgia. O que posso fazer para ficar livre dela?
Se as dores lombares já apareceram, pode ser o momento de procurar o reumatologista ou outro médico habilitado. Após avaliação médica, pode ser muito importante o acionamento de uma equipe multidisciplinar com fisioterapeuta, terapeuta ocupacional, educador físico. Limitar-se a procurar auxílio no pronto-socorro nos períodos de dor, ficar afastado do trabalho por alguns dias e retornar ao mesmo modelo de mau uso da região lombar só agrava o problema e reduz a chance de resolvê-lo. Nós, reumatologistas, não temos dúvida sobre o fato de que as medicações nas lombalgias de modo geral são a parte menos importante do tratamento. Prevenção, orientação e exercícios físicos regulares (alongamentos, fortalecimento, condicionamento aeróbio, exercícios orientados por terapeuta) são as estratégias mais importantes em longo prazo.
Qual é o melhor tratamento para essas dores nas costas?
Uma parte importante do tratamento é a orientação do paciente em relação às atividades cotidianas, explicando-lhe noções de postura e ergonomia e solicitando que evite carregar peso. O emagrecimento auxilia a diminuir a carga sobre a região lombar. Durante a fase aguda, na presença de dor intensa, o repouso pode ser indicado, mas não é obrigatório e nem interfere sobre o resultado final.
Anti-inflamatórios comuns, miorrelaxantes, manutenção da atividade física e reabilitação têm efeitos comprovados na fase aguda. Medicamentos analgésicos e anti-inflamatórios não-hormonais são as drogas de escolha para iniciar o tratamento, sempre observando os possíveis efeitos adversos, levando em consideração que esses pacientes são em grande parte idosos, mais suscetíveis a complicações gastrintestinais e renais. O uso de corticosteroide tem evidência limitada nesta fase. Os analgésicos narcóticos podem ser utilizados em pacientes com dor intensa, sendo necessário cuidado com dependência, constipação intestinal e retenção urinária.
Para dores crônicas muitas vezes se associa antidepressivos, mesmo sem haver a depressão propriamente dita, mas para buscar o efeito analgésico. Quanto ao uso de injeções em pontos-gatilho, injeções facetárias e técnicas de manipulação não há comprovação muito evidente de melhora.
- Confira todas as informações no website: Sociedade Brasileira de Reumatologia baixe a cartilha gratuitamente online, para leitura no celular, tablet ou computador.
- Siga as redes sociais da Sociedade Brasileira de Reumatologia
- Facebook: https://www.facebook.com/sbreumatologia/
- Instagram: https://www.instagram.com/sbreumatologia/
FONTE: Sociedade Brasileira de Reumatologia
Cartilha-SBR_Coluna_2020
Descubra mais sobre Artrite Reumatóide
Assine para receber nossas notícias mais recentes por e-mail.